همه چیز درباره آزواسپرمی یا اسپرم صفر
آزواسپرمی (Azoospermia) یا بی نطفگی یکی از انواع بیماری های ناباروری در مردان است که به دلیل کمبود تعداد سلول های جنسی آقایان موسوم به اسپرم در مایع منی است که فرد قادر به باروری نیست. بی نطفگی روش های درمان مختلفی دارد که در ادامه به آنها می پردازیم.
azoospermia چیست؟
آزواسپرمی بیماری است که مانع داشتن اسپرم در مایع منی آقایان می شود و علت اصلی ناباروری مردانه است. ناباروری مانع از باردار شدن یک زن پس از یک سال رابطه جنسی منظم بدون محافظت می شود، به این معنی است که هیچ روش کنترل تولد مانند قرص های کنترل تولد، دیافراگم ها، کاندوم ها یا روش ریتم استفاده نشده است.
علل آزواسپرمی یا اسپرم صفر
آزواسپرمی در صورتی که جریان اسپرم مسدود شده و نتواند بدن را ترک کند (به علت انسداد) رخ می دهد. اسپرم صفر ممکن است به علت مشکل تولید اسپرم (علتی غیر از انسداد) نیز باشد.
آزواسپرمی انسدادی
- شرایط ژنتیکی، مانند عدم وجود دو طرفه مادرزادی وازو دفران، ممکن است بر روی انتقال اسپرم تاثیر بگذارد.
- عفونت، در سیستم تولید مثل مردانه، مانند بیضه ها یا پروستات، ممکن است بر باروری مردان تأثیر بگذارد.
- تروما، نیز ممکن است سبب ایجاد بی نطفگی شود. آسیب قبلی یا جراحی ستون فقرات، لگن، شکم یا ارگان های جنسی مردانه ممکن است باعث آسیب به سیستم تولید مثل مردانه شود. این امر ممکن است شامل جراحی بر فتق اینگوینال (کشاله ران) نیز باشد. تروما ممکن است بر تولید اسپرم تاثیر بگذارد یا باعث انسداد در جریان یا حمل اسپرم شود.
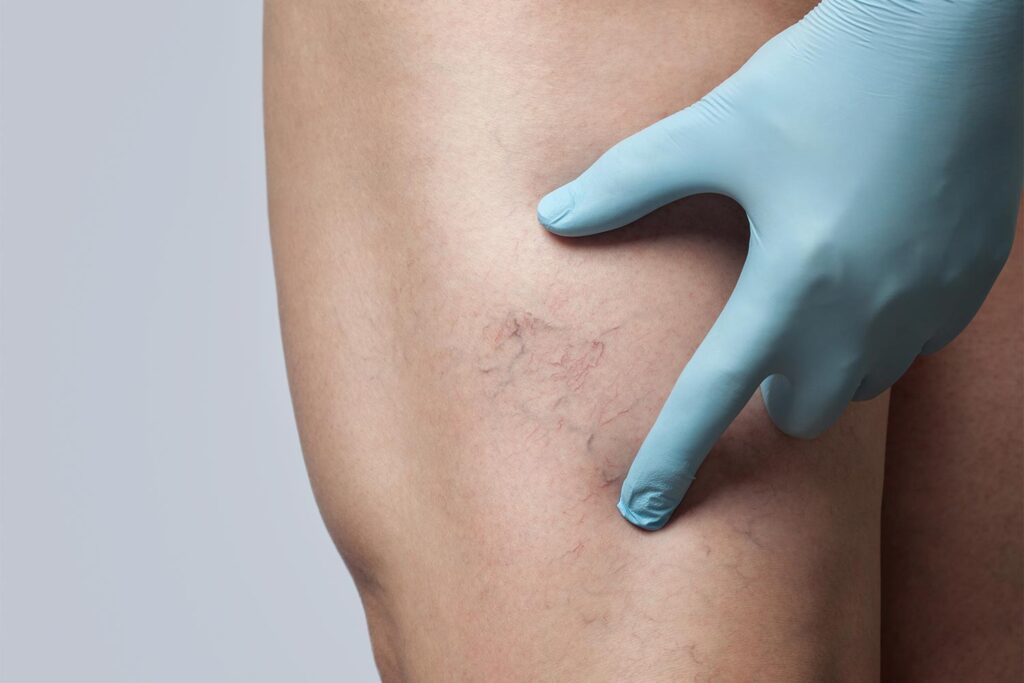
- واریکوسل، بیماری است که سبب اتساع وریدهای اسکروتوم می شود.
آزواسپرمی غیر انسدادی
- داروها، مانند استروئید ها، آنتی بیوتیک ها و داروهای مورد استفاده برای درمان التهاب یا سرطان ممکن است روی باروری مردان تاثیرگذار باشد.
- سیگار کشیدن، نوشیدن الکل و استفاده از مواد مخدر ممکن است باعث اشکال در تولید اسپرم شود.
- شرایط ژنتیکی، ممکن است بر روی تولید اسپرم یا رشد اندام های تولید مثل تاثیر بگذارد، مانند: سندرم کلاین فلتر و سندرم کالمن.
- سطح غیر طبیعی هورمون ها، ممکن است ناشی از اختلالات بیضه ها باشد و بر تولید اسپرم تأثیر بگذارد.
- تابش اشعه، برای درمان سرطان ممکن است بر تولید اسپرم تاثیر بگذارد.
- انزال رتروگراد، بیماری است که باعث ورود مایع منی به مثانه به جای خروج از بدن می شود. این حالت معمولا به علت اشکال در گردن مثانه ایجاد می شود و ممکن است به علت آسیب نخاعی، دارو یا دیابت باشد.
علائم آزواسپرمی
- ناتوانی باردار شدن شریک
- افزایش چربی بدن، موی بدن و بافت پستان
- ترشح شفاف، آبکی یا سفید از آلت تناسلی
- احساس توده یا تورم بر روی اسکروتوم که شبیه به یک کیسه کرم می باشد (واریکوسل)
- استرس یا فشار عاطفی از ناتوانی در داشتن بچه
- بیضه های کوچک، نرم و یا عدم وجود بیضه
- وریدهای بزرگ، پیچ خورده و قابل دید بر روی اسکروتوم (واریکوسل)
تشخیص آزواسپرمی
پزشک سوالاتی در مورد شیوه زندگی، مصرف سیگار و الکل، داروهای مصرفی و مدت زمان تلاش شما برای داشتن بچه را خواهد پرسید. او ممکن است در مورد زمان بندی و تعداد فعالیت های جنسی و هر گونه مشکل میل جنسی نیز سوال بپرسد.
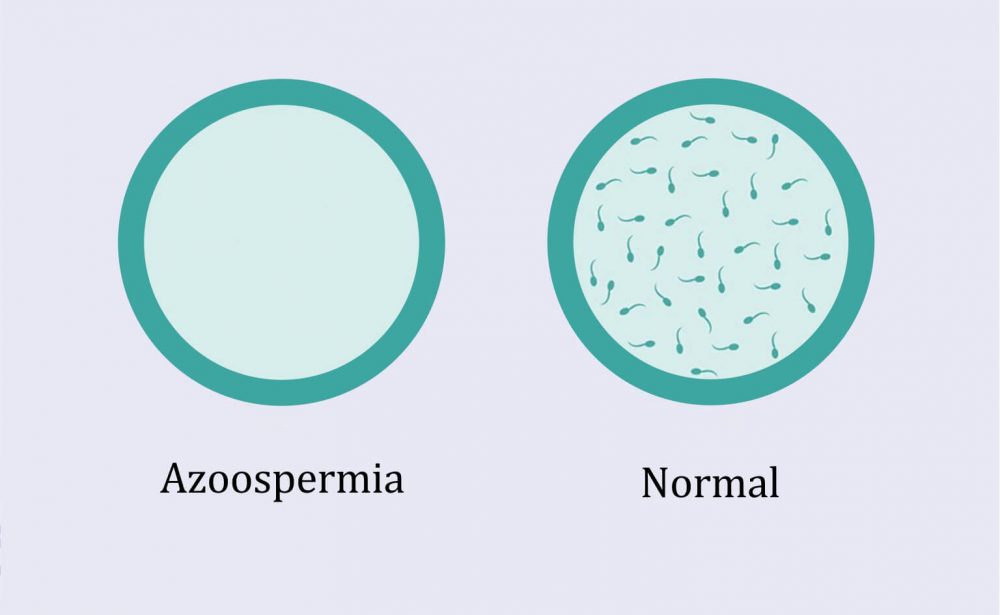
برای تشخیص ممکن است به تست های زیر نیاز داشته باشید:
معاینه فیزیکی
پزشک به دنبال نشانه هایی از عدم تعادل هورمون ها مانند افزایش چربی بدن، موی بدن و بافت پستان می باشد. اندازه و شکل بیضه ها نیز مورد معاینه قرار می گیرد. همچنین پزشک معاینه مقعد برای بررسی پروستات و سایر قسمت های سیستم تولید مثل انجام می دهد.
بیوپسی
یک روش برای نمونه برداری از بیضه است. پزشک ممکن است نمونه را با یک سوزن یا از طریق یک برش کوچک در اسکروتوم بردارد. این روش توانایی بیضه ها برای تولید اسپرم طبیعی را تعیین می کند.
درمان صفر بودن اسپرم
درمان بستگی به علت زمینه ای آزواسپرمی دارد. ممکن است به هر یک از موارد زیر نیاز داشته باشید:
داروی بی نطفگی
ممکن است برای درمان عفونت سیستم تولید مثل استفاده شوند. از هورمون ها نیز ممکن است برای درمان اختلال هورمونی استفاده شود.
آمبولیزاسیون زیر پوستی
روشی است که می تواند برای درمان واریکوسل استفاده شود. انسداد در وریدهای متسع یافته ایجاد می شود که جریان خون را متوقف می کند.
استخراج اسپرم
یک روش برای حذف اسپرم از بیضه ها یا اپیدیدیم در صورت وجود انسداد است. اسپرمی که برداشته شده ممکن است ذخیره یا برای بارور کردن تخمک زن استفاده شود.
جراحی آزواسپرمی
ممکن است لازم باشد جراحی برای درمان واریکوسل یا ترمیم وازودفران های مسدود شده نیاز باشد.